„Die Lage ist ernst“, sagte die Kanzlerin im März diesen Jahres und neben der Regierung haben auch alle Akteure in der gesetzlichen Krankenversicherung (GKV) die Situation ernst genommen. Bereits seit Ende Februar wurde und wird viel vereinbart, verordnet, geregelt, um die Versorgung der Bevölkerung sicher zu stellen. Dabei gibt es viel Licht aber auch Schatten. Es lohnt bereits jetzt, sich beides anzusehen, auch wenn die Pandemie noch nicht vorüber ist.

Seit dem Erkennen, dass das Risiko aus Covid-19 für die Bevölkerung nicht „gering bis mäßig“ ist, wie es das Robert Koch Institut noch im Februar einschätzte, ist viel geschehen. Das Coronavirus bestimmt unseren Alltag und wir akzeptieren überwiegend die nicht immer plausiblen Maßnahmen der Einschränkung, haben (hoffentlich) erkannt, wer in Notzeiten die Versorgung am Laufen hält und sind erleichtert, dass es in Deutschland keine Bilder gibt, wie wir sie von anderen Ländern wie z.B. die USA oder Italien kennen. Es wird noch genauer zu analysieren sein, weshalb z.B. in Italien, England oder auch Spanien die sogenannte „Übersterblichkeit“ so erheblich über der in Deutschland liegt. Doch es kann schon jetzt festgehalten werden, dass sich das deutsche Gesundheitssystem – bei allem wenn und aber - gleich in mehrfacher Hinsicht bewährt hat.
So müssen sich auf Grund der solidarischen Finanzierung Arbeitnehmer*innen in Kurzarbeit oder gar Arbeitslosigkeit – anders als z.B. in den USA - jetzt keine Gedanken um die Absicherung im Krankheitsfall machen. Selbst wenn Beitragszahlungen zur Krankenversicherung aktuell finanziell schwierig zu stemmen sind, sichern beispielsweise Stundungsregelungen den Versicherungsschutz. Der Gesundheitsfonds der GKV gewährleistet darüber hinaus, dass trotz reduzierter Beitragszahlungen die zugesagten Gelder an die Kassen fließen, damit diese die Versorgung an sich und auch die durch Corona ausgeweiteten Leistungen finanzieren können. Dass es diesbezüglich ein paar wichtige Fragestellungen gibt, die es zu klären gilt, dazu später mehr.
Darüber hinaus hat die gemeinsame Selbstverwaltung, also die Partner von Kassenseite, der deutschen Krankenhausgesellschaft, der Vertragsärzte, der Apotheker, der Hebammen und vielen mehr gezeigt, dass sie in der Not tatsächlich schnell und flexibel handeln kann. Etwas, was man ihr sonst nicht oft nachsagt. Tatsächlich sind von den Selbstverwaltungspartnern unzählige Ausnahme- und Sonderregelungen geschlossen worden, um die Versorgung der Versicherten zu gewährleisten bzw. zu erleichtern. Beispielhaft können Regelungen wie erleichterte und längere Krankschreibungen per Telefon bei leichten Erkrankungen der oberen Atemwege, die Möglichkeit für Videosprechstunden im ambulanten aber auch im psychotherapeutischen Bereich, die Regelungen z.B. zur Häuslichen Krankenpflege, für die Hebammen und im Pflegebereich genannt werden. Sie alle dienen dazu, das Infektionsrisiko für Patient*innen aber auch das pflegerische Personal sowie Ärzt*innen zu reduzieren, die Leistungserbringer von Bürokratie zu entlasten und besondere Leistungen zu finanzieren. Dies ist einer der positiven Aspekte der Pandemie, dass sich zeigt: In Zeiten der Not stehen die Akteure zusammen. Die Selbstverwaltungspartner hatten außerdem auf Bundesebene und in den Regionen Vereinbarungen geschlossen, die dann durch die Gesetzgebung der Bundesregierung obsolet wurden – als ein Beispiel hierfür sei die SARS-CoV-2-Arzneimittelversorgungsverordnung genannt. Anscheinend reichten dem BMG – oder einem der Vertragspartner? – die gemeinsam gefundenen Lösungen zur Erleichterung der Versorgung durch die Apotheken nicht. Auch dazu weiter unten mehr.
Bereits jetzt kann man feststellen, dass sich etliche der Vereinbarungen und sowie pragmatisch ergriffene Maßnahmen bewährt haben und damit auch für die Zeit nach der „Ausnahmezeit Corona“ beibehalten werden sollten. Nicht alleine deswegen, weil sie endlich auch die Chancen der Digitalisierung nutzen und verbreiten. So hat sich das Funktionieren telefonischer und Video-basierter Arzt-Patient*innen-Kontakte bewiesen. Video-Sprechstunden erleben derzeit einen Boom – auch in Alten- und Pflegeheimen, wo bereits vor Corona die ärztliche Versorgung nicht immer umfassend gewährleistet und daher die Einlieferung ins Krankenhaus eher das Mittel der Wahl war. Eine entsprechende Video-Betreuung und -Beratung nicht nur aber gerade in ländlichen Räumen wird nun hoffentlich zusätzlich in den Regelbetrieb aufgenommen und sinkt nicht wieder in den Dornröschenschlaf zurück. Letzteres ist zu befürchten, folgt man der Analyse der Kassenärztlichen Bundesvereinigung, die zwar einen im Vergleich zu „Vor-Corona“ leichten Anstieg der Nutzung aber keinen ernstzunehmenden Ersatz des Praxisbesuches durch Video-Sprechstunden sieht. Es wird jedoch künftig schwer argumentierbar sein, warum Patient*innen wieder bei leichten Erkältungen oder anderen Erkrankungen ihre Zeit im Wartezimmer der Arztpraxis verbringen sollten, um eine Krankschreibung zu erhalten, statt dies telefonisch oder per Video zu erledigen. Auch die Beibehaltung einer Ausstellung von Folgerezepten und Übermittlung per Post bzw. künftig per e-Rezept nach Telefonat oder Video-Schalte wäre sinnvoll. Selbst im Heilmittelbereich können sich die Betriebskrankenkassen z.B. für beratende (Coaching) und andere Tätigkeiten, die keinen unmittelbaren Therapeut-Patientenkontakt erfordern, die Einführung von Videosprechstunden als Kassenleistung vorstellen. Die dauerhaften Weichen dazu sollten also alsbald gesetzgeberisch gestellt werden.
Wichtige Unterstützung im Rahmen der Corona-Krise haben gerade Krankenhäuser der Grundversorgung über Telekonsile von Universitätskliniken erhalten. Im Zentrum standen, so berichten z.B. das Universitätsklinikum Aachen aber auch Münster, intensivmedizinische und infektiologische Fragen zu schweren stationären COVID-19-Verläufen. Audio-Video-Konsile wurden z.B. zu Fragen des Zeitpunktes des Beatmungsbeginns, die Lagerungstherapie der Patienten, die Entwöhnung von der künstlichen Beatmung und die antiinfektive Therapie einer möglichen bakteriellen Superinfektion abgehalten. Dies auch immer vor dem Hintergrund, dass die Sorge bestand, dass die spezialisierten Häuser eine massenhafte Verlegung zu ihnen nicht verkraften könnten. Ob solche Fernschulungen bei hochkomplexen Versorgungssituationen in „Normalzeiten“ sinnvoll sind, darf aus qualitativen Versorgungsgesichtspunkten bezweifelt werden. Schließlich ist der Anschluß an eine Lungenmaschine nicht trivial und nur, wer einen solchen Eingriff regelmäßig vornimmt, gefährdet nicht den Patienten. Doch wenn sich das Telekonsil in Krisenzeiten bewährt, sollte es auch für weniger dramatische Behandlungsmethoden mehr genutzt werden, als bislang. Vor allem stellt es auch eine Chance dar, einerseits regional Grundversorgungsstrukturen zu gewährleisten und andererseits eine Bündelung bzw. Spezialisierung und Versorgungssteuerung am Bedarf zu ermöglichen.
Auch die Arzneimittelzahlen zeigen, dass insbesondere chronisch Kranke in etlichen Regionen mit ausreichend Medizin durch z.B. Großpackungen versorgt wurden, um die sonst übliche Quartals-Einbestellung hinaus zu zögern. Und so kann angenommen werden, dass der Einbestellungsmodus nach Quartalsbezug längst überholt ist und neu geordnet gehört.
Überhaupt wird genau zu analysieren sein, was für Konsequenzen für die Gesundheit der Patient*innen daraus entstehen, dass viele Wartezimmer in den Arztpraxen lange leer blieben und sich auch jetzt nur spärlich füllen oder dass in den Notfallambulanzen der Krankenhäuser mangels Patient*innen massiv Überstunden abgebaut werden. Was wird bzw. wurde verschleppt? Steigt demnach die Morbidität? Welche Bevölkerungsgruppen sind besonders betroffen: Kinder, alte Menschen, chronisch Kranke, Pflegebedürftige? Und für welche zeigt sich schlicht kein Unterschied? Was bedeutet alleine schon der dramatische Rückgang der Aufnahmezahlen von Herzinfarkt- und Schlaganfallpatient*innen im Krankenhaus seit März diesen Jahres?
Folgende Tabelle zeigt die Entwicklungen für das BKK-System und dramatischen Rückgang auch bei nicht-planbaren Leistungen.
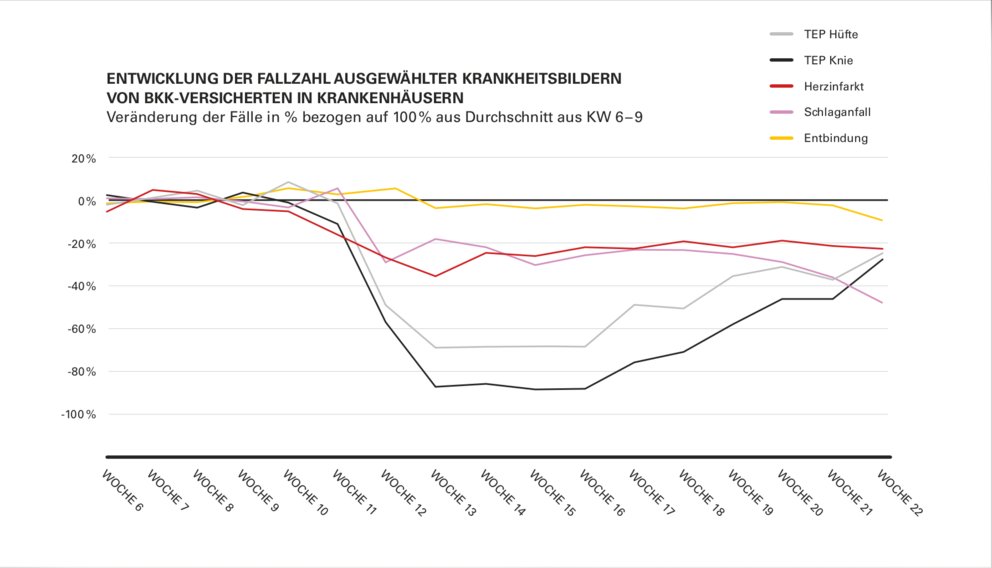
In die Analyse „Lehren aus Corona“ gehört auch die Frage, welche Auswirkung die deutlich geringere Leistungsinanspruchnahme hat.
Diese Zahlen zeigen, dass künftig Vorkehrungen getroffen werden müssen, dass auch in Krisenzeiten eine medizinisch-notwendige Versorgung gewährleistet bleibt. Im Sinne eines Stufenmodells müssen Pandemie-unabhängige, planbare Leistungen wie Knie- oder Hüft-Operationen weiter erfolgen können und eine „fast-lane“ für unaufschiebbare Behandlungen, z. B. in der Versorgung von Onkologie-Patienten etc. bestehen bleiben. Gleichzeitig müssen Kapazitäten definiert werden, die schnell und flexibel freigeschaufelt bzw. zusätzlich geschaffen werden können. Dass diese Flexibilität gelingen kann, hat sich in den letzten Wochen und Monaten gezeigt. Damit es aber künftig nicht solch ein Kraftakt wird bzw. in den Konsequenzen z.T. über das Ziel hinausschießt, wäre wichtig zu erfassen, wo Reservekapazitäten in Form von Infrastruktur, Technik und Personal zur Verfügung stehen. Die für die Intensivbetten bereits erhobenen Daten sollten auch auf nicht-intensivmedizinische Bereiche ausgebaut werden. Sie würden eine solche Planung und Patientensteuerung über alle Bundesländer hinweg ermöglichen. Eine solche Planung würde dann auch bewirken, dass nicht plötzlich lange diskutierte und bewährte Qualitätsaspekte der Versorgung - auch in stationären und Altenpflegeeinrichtungen - runtergefahren werden müssten. Sie fallen aktuell unter die Rubrik „vermeidbare Bürokratie“, gehören aber in die Kategorie „Schutz von Patient*innen und Pflegepersonal“.
Grundsätzlich gilt: Um für die „Nach-Corona-Zeit“ eine gute Analyse- und Planungsgrundlage zu haben, ist es dringend notwendig, mehr noch als bisher die Zahlen aus den verschiedenen Versorgungsbereichen zu erheben und transparent zu machen. Denn Abrechnungszahlen geben nur bedingt Aufschluss darüber, welche Leistungen sich z.B. innerhalb oder zwischen Sektoren verschoben haben und was die Konsequenzen daraus sind. Krankenkassen erhalten ferner durch die zeitliche Bindung an die quartalsweise Abrechnung im ambulanten Bereich erst mit massiver zeitlicher Verzögerung einen Einblick in die Versorgung. Da hier jedoch im Falle einer Erkrankungswelle frühzeitig ein Überblick zum Krankheitsgeschehen hergestellt werden kann, sollten tagesaktuell Diagnosen im ambulant ärztlichen Sektor weitergegeben werden. Auch wenn die Kassenärztlichen Vereinigungen die Abrechnung quartalsweise vornehmen und sich die Rechnungsprüfung vorbehalten, sind die Ärzte bereits heute elektronisch über das KVnet angebunden und könnten zeitnah Informationen elektronisch übermitteln.
Doch auch im stationären Bereich ist es, wie bereits verdeutlicht, wichtig, die Versorgungssituation nachvollziehen zu können. Daher war es richtig, dass der Minister dem Ansinnen der deutschen Krankenhausgesellschaft widerstanden hat, das hier gültige Vergütungssystem, die Diagnosis Related Groups oder kurz DRGs, auszusetzen und durch ein „wir stellen die Rechnung – die Kassen bezahlen“-System zu ersetzen. Dass diese Transparenz nicht unbedingt gewollt ist, zeigt sich z.B. daran, dass die Freiwilligkeit scheiterte und erst die gesetzliche Verpflichtung zur Registrierung und täglichen Meldung der Belegungszahlen intensivpflegerischer Betten die Meldezahlen in die Höhe trieb. Auf den Tisch wird auch die Frage gehören, warum, seitdem die Krankenhausabrechnungsprüfung für Krankenhäuser wegen Corona reduziert wurde, der Schweregrad und die Verweildauer bei Patient*innen ohne Corona-Bezug bei Indikationen steigen, die zuvor niedriger lagen.
Bilanz wird auch zu ziehen sein bezüglich der gesetzlichen Rettungsschirme und Verordnungen aus dem Gesundheitsministerium, die die Versorgungstrukturen durch enorme Finanzhilfen erhalten bzw. ausbauen und Versorgung gezielter steuern. Auf der Basis des Covid-Krankenhausentlastungsgesetzes und dem 2. Bevölkerungsschutzgesetzes und ihnen nachfolgenden Verordnungen wurde richtiger Weise der stationäre und ambulante Bereich, Vorsorge- und Rehabilitationseinrichtungen, Heilmittelerbringer, Hebammen und etliche mehr davor geschützt, dass einbrechende Behandlungszahlen dauerhaft zur Schädigung der Versorgungsinfrastruktur führen. Über die Liquiditätsreserve des Gesundheitsfonds der gesetzlichen Krankenkassen werden wegen Verschiebung von planbaren Leistungen leerstehende Betten zwischenfinanziert, bis der Bund sie refinanziert. Da der Betrag in Höhe von 560 Euro je leerem Bett in etlichen Einrichtungen den Anreiz setzt, Patient*innen eher abzulehnen und das Bett leer stehen zu lassen, soll dieser Betrag nun differenziert werden.
Die GKV-Versicherten stehen darüber hinaus für den Pauschalbetrag in Höhe von 50.000 Euro je intensivmedizinischem Bett, für Schutzausrüstungen von Klinikpersonal, für Einkommensausfälle bei Ärzten, Heilmittelerbringern und vielem anderen mehr gerade. Darunter fallen auch etliche Themen, bei der man eigentlich auch die Private Krankenversicherung (PKV) als Finanzier mit im Boot haben müsste. So fehlt deren finanzielle Beteiligung z.B. bezüglich Intensivpflegebetten, an den Ausgleichszahlungen für Vorsorge- und Rehabilitationseinrichtungen, an der Erstattung der zusätzlichen Strukturkosten der vertragsärztlichen Versorgung angesichts der Corona-Krise sowie für symptomunabhängige Tests von PKV-Versicherten. Doch auch von den Ländern, die eigentlich für die finanzielle Ausstattung des öffentlichen Gesundheitsdienstes (ÖGD), der Krankenhäuser und auch für Schutzausrüstungen zuständig sind, ist derzeit zwar viel zu hören, bei der Finanzierung aber wenig zu sehen. Und so werden die gesetzlichen Krankenkassen in Kürze weitere, versicherungsfremde Leistungen übernehmen, die gesamtgesellschaftlich relevant sind und daher aus Steuergeldern finanziert gehören: Hierzu zählt u.a. der beschlossene einmalige Bonus von 1000 Euro für Pflegekräfte in der Altenpflege und das symptomunabhängige Testen auf SARS-CoV-2-Infektionen – bislang deckte die GKV die Kosten der Tests bei Auftreten von Symptomen. Im Herbst will die Regierung dann beraten, in welcher Höhe sich der Bund an den Kosten hierfür beteiligen wird.
Daher wird auch über die Pandemie hinaus die Frage zu stellen sein, ob die bisherigen Strukturen, die Rolle von Bund und Ländern und deren Aufgabenwahrnehmung sich im Stresstest bewährt haben. Oder traten nicht vielmehr die Defizite, die allen bekannt sind, nun noch mehr zu Tage? Wie viel Föderalismus ist sinnvoll und wo mehr zentrale Steuerung notwendig ist – mit allen Rechten und Pflichten? Wie soll und muss künftig der in den letzten Jahren klein- bzw. kaputtgesparter ÖGD aufgestellt werden? Wie sichern Bund und Länder für Pandemiezeiten die notwendigen Arzneimittel, Schutzausrüstungen und die Ausstattung in den Krankenhäusern? Insbesondere bei Letzteren haben alle Bundesländer in den vergangenen Jahren dramatisch ihre Investitionskostenfinanzierung reduziert und es gleichzeitig nicht geschafft, auf Basis von Bedarfserhebungen – ganz zu schweigen davon, dass diese sektorenübergreifend erfolgen müssten - die notwendigen Strukturveränderungen vorzunehmen. Denn nicht jedes Krankenhaus versorgt aktuell Corona-Patienten oder wäre gar nicht - wegen fehlender Ausstattung und vor allem Kenntnis der hochkomplexen Betreuung von Intensivpatienten - hierzu in der Lage. Im Gegenteil werden in einigen Krankenhäusern Kurzarbeit für Beschäftigte und gleichzeitig Finanzmittel aus dem GKV-Rettungsschirm geltend gemacht.
Die Organisation einer guten Versorgung vor Ort, die entsprechend des Bedarfes gestuft sichergestellt wird und gleichzeitig auch mehr Spezialisierung als heute beinhaltet, dies anzugehen ist gerade auch durch die Corona-Pandemie drängender denn je geworden und muss spätestens nach der kommenden Bundestagswahl im Jahr 2021 auf die Agenda – vorher wird es politisch wohl kaum realistisch sein.
Kurzfristig auf den Prüfstand sind hingegen diejenigen gesetzlichen Regelungen bzw. Verordnungen zu stellen, die unter dem Schutzmantel der Corona-Pandemie vorgenommen wurden, aber eigentlich in die Rubrik „Wohltaten“ gehören und daher schon als dauerhafte Maßnahmen gefordert werden. Beispielhaft fällt hierunter der von vielen Apotheken vor Corona kostenlos angebotene Botendienst als Kundenbindungsinstrument, der nun von der GKV mit einem einmaligen Zuschuss von 250 Euro je Apotheke und mit 5 Euro je Lieferort bis Ende September 2020 vergütet wird. Sinnvoll ist hingegen und daher als dauerhafte Regelung zu diskutieren, dass Krankenhäuser im Rahmen des Entlassmanagements erweiterte Möglichkeiten zur Verschreibung von Arzneimitteln und Verbrauchsmaterial sowie für die Feststellung der Arbeitsunfähigkeit erhalten.
Zur Evaluation aller Corona-Maßnahmen und -Wirkungen muss kurzfristig auch ein „Kassensturz“ gehören. Dass die GKV flexibel und leistungsfähig ist, um die Kapazitäten, Strukturen und Prozesse sowie deren Finanzierung zu schaffen bzw. so anzupassen, dass die Versorgung der Patienten*innen sichergestellt ist, hat sie bewiesen. Gleichwohl ist im Blick zu behalten, dass die aktuellen Entnahmen aus dem Gesundheitsfonds und Liquiditätsreserve, Beitragszahlungs-Stundungen der Unternehmen sowie Ausgabensteigerungen aus den Gesetzen die GKV finanziell erheblich belasten. So werden alleine aus den bekannten und finanziell abschätzbaren Corona-Gesetzgebungen bzw. -Verordnungen die Krankenkassen in Höhe von 4 – 6 Mrd. und der Gesundheitsfonds mit 6 - 12 Mrd.Euro belastet. Letzteres hängt davon ab, wie hoch die Ausgaben durch die versicherungsfremden Maßnahmen wie das symptomunabhängige Testen von Bürger*innen sein werden. Bei der Bewertung der zusätzlichen Belastung der Krankenkassen sind sicherlich auch die Entlastungen, die durch die geringere Inanspruchnahme von Leistungen durch die Versicherten derzeit beobachtet werden, gegenzurechnen. Eine erste Bewertung dieses „Netto-Mehraufwands“ wird belastbar erst in der zweiten Jahreshälfte 2020 möglich sein. Eine abschließende Berechnung ist erst mit Vorliegen der Jahresrechnungen der Krankenkassen Mitte kommenden Jahres möglich. Die Quartalszahlen der KV-45-Statistik zum ersten Quartal 2020 werden hingegen zur Beantwortung des Finanzbedarfes erstmal noch nicht besonders aussagefähig sein.
Für die aktuelle Haushaltsplanung der Kassen sowie für das Jahr 2021 bedeutet dies eine erhebliche Unsicherheit. Müsste, nach dem Prinzip des vorsichtigen Kaufmannes, der kassenindividuelle Zusatzbeitragssatz unterjährig im Jahr 2020 angehoben werden, um die Mehrausgaben abzudecken? Begibt man sich damit unnötig in den Preiskampf zwischen den Kassen, der in Anbetracht der durch die Krise finanziell unter Druck geratenen Arbeitgeber, Selbstständigen aber auch Arbeitnehmer wieder deutlich härter ausfallen wird? In der Video-Konferenz im Mai 2020 mit Kassenvertretern hat der Gesundheitsminister zumindest das politische Ziel in Aussicht gestellt, die Beitragssatzbelastung für Versicherte unter der 40%-Marke halten zu wollen. Dies bedeutet implizit die Zahlung von Bundeszuschüssen spätestens ab Dezember 2020. Das Nähere würde aber erst ab September zwischen den beteiligten Ministerien und anhand der Entwicklung von Einnahmen und Ausgaben in der gesamten GKV und bei den einzelnen Krankenkassen abgestimmt. Daher bangen diese um die Frage: Wie hoch wird der Zuschuss für die GKV? Und wann kommt er, um die nun zu schulternden, gesamtgesellschaftlichen Aufgaben gegen zu finanzieren? Klar ist: Flächendeckende Steigerungen des Zusatzbeitragssatzes sind – auch politisch – keine Alternative. Doch auch Kassenschließungen bzw. eine „Corona-Marktbereinigung“ darf es bei den Kassen nicht geben, auch wenn die „Brautschau“ hinter den Kulissen bereits losgegangen ist. Die Kassen benötigen daher so rasch wie möglich eine klare Zusage der Bundesregierung. Schließlich sind sie nicht nur einfach „der Zahler der Nation“, auch wenn sich dieser Eindruck aktuell ergeben könnte. Sie haben sich jedoch ebenfalls als flexible Gesundheitsakteure bewiesen, die ihren Versicherten mit Rat und Tat zu Seite stehen und Versorgung vor Ort gestalten und finanziell sicherstellen.
Als übergreifendes Fazit lässt sich also feststellen: Wir können froh sein, im deutschen Gesundheitssystem so gut aufgestellt zu sein. Das weitere Resümee ist: Es gibt klar beschreibbares Verbesserungspotential. Und drittens kann postuliert werden, dass bei all der bewiesenen Flexibilität und Willen zur Unterstützung durch die gemeinsame Selbstverwaltung und aller weiteren Akteure im Gesundheitswesen eine bessere Vorab-Planung und rechtliche Grundlagen bzw. ordnungspolitische Rahmenbedingungen geholfen hätte, damit etliches weniger ad hoc und etliches ohne den Gesetzgeber hätte bewerkstelligt werden können. Zu überlegen ist daher neben mehr Daseinsvorsorge und Datentransparenz eine grundlegende gesetzliche Regelung bzw. ein grundlegendes „Notfall-Maßnahmenpaket“. Auf dessen Grundlage - statt per Einzelverordnungen des Gesundheitsministeriums - könnten dann die Partner auf Bundesebene und die Landesverbände der Pflege- bzw. Krankenkassen zielgenau, bedarfsabhängig und landesindividuell die Aufrechterhaltung der Versorgung unter Außerkraftsetzung etwaiger gesetzlicher Vorgaben zum Vertrags- und Leistungsrecht sichern. Gleiches gilt auch für die Sozialversicherungsbeiträge: Es hat sich gezeigt, dass es im Notfall einer erheblich schnelleren Reaktion der Sozialversicherung bedarf, um unbillige Härten von in der Existenz bedrohten Arbeitgebern und Selbständigen abzufedern. Es müssen einheitlich gültige Lösungen für den Beitragseinzug (u. a. Stundung von fälligen Beitragsforderungen, Vollstreckung, Säumniszuschläge) sowie für versicherungsrechtliche Aspekte vorgehalten werden, die bei Bedarf kurzfristig und ohne zeitraubende Abstimmung unter den Beteiligten zentral aktiviert werden können. Last but not least müsste geklärt und verpflichtet sein, wer welche Rolle inne hat, wer für welche Aufgaben die Finanzierung übernimmt und sicher gestellt werden, dass am Ende des Tages die Versicherten der GKV finanziell nicht für die Defizite anderer aufkommen müssen.
Damit könnte deutlich mehr Licht und weniger Schatten resultieren. Die nächsten Wochen und Monate – besonders nach der Bundestagswahl – werden zeigen, ob hierfür die Erkenntnis, der Mut und die Kraft bestehen.