Ein Jahr Digitale Gesundheitsanwendungen (DiGA) – ein Novum in der deutschen Versorgungspraxis, das über die Grenze hinweg für Aufmerksamkeit sorgt. Dank Fast-Track-Verfahren wurde die digitale Innovation schnell in die Versorgungspraxis integriert und die erhält frischen Wind durch die aktive Mitgestaltung der Patienten und Patientinnen. Ein Mehr an Unabhängigkeit von der Versorgungssituation vor Ort.

Deutschland lenkt den Blick auf sich, wenn es um digitale Innovationen geht. Frankreichs Präsident Emmanuel Macron kündigte an, das DiGA Fast-Track-Verfahren 1:1 ins französische Gesundheitswesen übertragen zu wollen. Während es über die Grenzen Deutschlands hinaus Lob gibt, liegt hierzulande der Fokus der Öffentlichkeit ein Jahr nach dem Start der ersten DiGA eher auf den Problemfeldern.
Aber was sind diese DiGA eigentlich und was macht sie zu einer nachahmenswerten Innovation?
Mit dem Digitale-Versorgung-Gesetz (DVG) im Dezember 2019 wurde die Rechtsgrundlage für die Versorgung mit Digitalen Gesundheitsanwendungen (DiGA) für Patienten und Patientinnen geschaffen. Dieses Novum war ein wichtiger Schritt der digitalen Gesundheitsversorgung. DiGA, deren Hauptfunktion auf digitalen Technologien beruhen, sind Medizinprodukte der Klasse I (geringes Risiko) und II a (mittleres Risiko). Ihr Ziel ist es, die Patientinnen und Patienten oder die Leistungserbringer zu unterstützen und eine Ergänzung zur bestehenden Gesundheitsversorgung zu sein. Ihr Einsatz hilft bei der Erkennung, Überwachung, Behandlung oder Linderung von Krankheiten, Verletzungen oder Behinderungen. Als „digitale Helfer” eröffnen sie den Patientinnen und Patienten vielfältige Möglichkeiten auf dem Weg zu einer selbstbestimmten gesundheitsförderlichen Lebensführung.
Die aufmerksamen Lesenden werden es bemerkt haben: Die Geschwindigkeit von der Gesetzgebung bis zum Markteintritt der ersten DiGA war mit gerade mal 10 Monaten zügig. Das ist für eine neue Leistungsart bahnbrechend. Unabhängig von Umsetzungsfragen war eine Neuorientierung der bisherigen bekannten Organisationsstrukturen der Gesetzlichen Krankenversicherung und dem bisherigen Aufgabenverständnis der Selbstverwaltung gefragt.
Eine große Rolle spielte dabei das Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM). Seit dem Launch des Antragsportals des BfArM Ende Mai 2020 können Herstellende von digitalen Medizinprodukten, eine Prüfung durch das BfArM auf Aufnahme ihrer Anwendungen in das DiGA-Verzeichnis beantragen. Binnen drei Monaten hat das BfArM über den Antrag zu entscheiden – das Fast-Track-Verfahren macht es möglich (siehe Abb. 1).
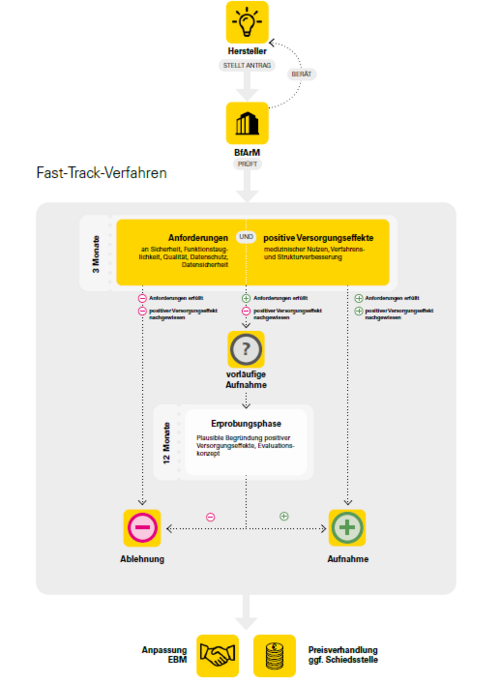
Die Anforderungen an eine DiGA sind in der Digitale-Gesundheitsanwendungen-Verordnung (DiGA-V) festgelegt und beinhalten beispielsweise Nachweise zur Sicherheit und der Funktionstauglichkeit der Anwendungen. Auch ist darzulegen, dass ein positiver Effekt bei der Versorgung der Patientinnen und Patienten mit der DiGA erreicht wird.
Dazu kann eins festgehalten werden: Die Digitalen Gesundheitsanwendungen sind Wegbereiter eines Wechsels in der kulturellen Mentalität. Erprobungsphasen werden als gewisse Einführungskorridore genutzt, um digitale Innovationen zügig einzuführen. So erleben wir mithilfe der DiGA eine Errungenschaft, die es so bisher nicht gab. Es ist möglich, eine Leistung zu etablieren, die im Vorfeld noch nicht bis ins Detail ausdefiniert zu sein hat. Gerade Innovationen leben davon an der Versorgungspraxis teilnehmen zu können und sich durch die Anwendung weiterzuentwickeln – das implementierte Fast-Track-Verfahren pusht diesen Prozess positiv.
Im Oktober 2020 war es dann endlich soweit: Die erste DiGA durchlief erfolgreich das Fast-Track-Verfahren und wurde in das dazu geschaffene DiGA-Verzeichnis gelistet. Damit war die Voraussetzung als Bestandteil der Regelversorgung erfüllt.
Bisher haben es 24 DiGA geschafft in die Regelversorgung aufgenommen zu werden. Von der Nachsorge bei bösartigen Neubildungen der Brustdrüse, über Bewegungstherapien bei Kniescheibenerkrankungen oder Multiple Sklerose bis hin zur Tinnitustherapie sind vielfältige digitale Behandlungsoptionen in die Versorgung integriert worden. Derzeit konzentrie- ren sich die meisten DiGA auf das Therapiefeld der psychischen Erkrankungen mithilfe von kognitiver Verhaltenstherapie. So können derzeit bspw. Depressionen, Angst- oder Schlafstörungen mit einer DiGA behandelt werden.
Doch wie kommen die Patienten in den Genuss einer DiGA?
Mit der Aufnahme in das DiGA-Verzeichnis ist eine Anwendung grundsätzlich durch niedergelassene Ärzte/Zahnärztinnen, Psychotherapeuten oder Ärztinnen im Krankenhaus verordnungsfähig. Zudem können Versicherte ebenfalls bei Vorliegen der medizinischen Indikation eine DiGA bei ihrer Krankenkasse beantragen. Damit genießen Versicherte ab diesem Zeitpunkt auch einen gesetzlichen Anspruch auf Versorgung mit einer DiGA. Aber wie sieht der Versorgungsprozess aus? Wo löst der Patient sein App-Rezept ein? In der Apotheke, beim App Store, beim Arzt, auf einer neuen Verordnungsplattform, die speziell für die DiGA entwickelt wird? An diese Fragen war eine ganze Reihe von technischen und rechtlichen Details angeknüpft. Gelöst hat man es, in dem Versicherte von ihrer Krankenkasse einen Rezeptcode erhalten. Mit diesem wird dann die kostenlos aus dem App Store heruntergeladene DiGA auf dem jeweiligen Endgerät freigeschaltet.

Wie wird der Nutzen von DiGA bewertet?
Zur Beurteilung dieser Frage ist eine zuverlässige Evidenz unverzichtbar. Eine evidenzbasierte Nutzenbewertung hat fundamentale Anforderungen und Maßstäbe, die es auch bei DiGA zu beachten gilt. Jedoch haben DiGA die Besonderheit, dass neben der Lebensqualität und anderer Parameter auch ein positiver Nutzen, u. a. bei den Strukturen und Prozessen der Gesundheitsversorgung, bestimmt werden soll. Folglich wurde im Kontext von Erstattungsentscheidungen als Leistung der Gesetzlichen Krankenversicherung der Begriff „positiver Versorgungseffekt“ in Abgrenzung zum „Nutzen“ geprägt.
Die Herstellenden sind in der Verpflichtung, den positiven Versorgungseffekt ihres Produk-tes nachzuweisen. Der positive Versorgungseffekt wird dargelegt von:
- einem medizinischen Nutzen (Verbesserung des Gesundheitszustandes, Verkürzung der Krankheitsdauer, Verlängerung des Überlebens, Verbesserung der Lebensqualität)
- und/oder einer patientenrelevanten Struktur- und Verfahrensverbesserung (Reduktion krankheitsbedingter Belastungen, Therapie-Koordination, Versorgungszugang, Patientensicherheit, Gesundheitskompetenz etc.)
In der Beurteilung des medizinischen Nutzens wird oftmals der Versuch gestartet, Analogien zur Bewertung von Arzneimitteln zu ziehen. Auch ein Vergleich mit konservativen Behandlungsmethoden ist ein möglicher Ansatz. Während beim medizinischen Nutzen Hilfsbrücken geschaffen werden können, hat man mit der Aufnahme von patientenrelevanten Struktur- und Verfahrensverbesserungen ein Novum: Erstmals sollen Kriterien, außerhalb Mortalität, etc. bei der Beurteilung berücksichtigt werden. Somit können Nutzenparameter, die den Schwerpunkt auf sozialwissenschaftliche Kriterien setzen, erhoben werden. Gleichwohl steht man vor der Herausforderung, dass zur Messung des Nutzens nachvollziehbare Entscheidungskriterien fehlen, die es nunmehr zu definieren gilt.
Tatsächlich ist die Studienlage für die gelisteten DiGAs derzeit noch dünn. Die meisten Studien sind noch in Planung, die Ergebnisse zum Nutzennachweis, sprich dem positiven Versorgungseffekt, liegen größtenteils nicht vor. Ist also dieser Nachweis nicht hinreichend belegt, können die Herstellenden einen Antrag auf eine vorläufige Aufnahme in das DiGA-Verzeichnis stellen. Der Startschuss des zwölfmonatigen Erprobungszeitraums, um den Nachweis des positiven Versorgungseffektes zu erbringen, fällt damit. Ein Evaluationskonzept für die konkrete Nachweisdurchführung des positiven Versorgungseffekts ist darzulegen. Sind die Anforderungen an eine Zulassung jedoch erfüllt, kann ein Antrag auf endgültige Aufnahme beim BfArM gestellt werden.
Um die Potenziale der DiGA auszuschöpfen, sind maßgebliche Nutzenparameter zu definieren.
Die Mehrheit befindet sich somit in der Erprobung. Sind DiGA somit ein Exempel dafür, dass für die Evaluation einer DiGA auf Erprobung die Patientinnen und Patienten als Studienteilnehmende herhalten sollen?
Schwenkt man den Blick zu den Herstellenden, weisen diese die kritischen Stimmen zur fehlenden Evidenz ab. In einem Positionspapier wird betont, dass bei dem Konzept regelhaft übersehen wird, dass jede Aufnahme einer DiGA eine streng geprüfte systematische Datenauswertung voraussetzt. Die Hersteller haben plausibel zu begründen, dass die zur Erprobung aufgenommene DiGA einen Beitrag zur Verbesserung der Versorgung leistet. Die vorläufige Listung erfolgt daher nicht ohne Evidenz. Dass die Anforderungen an die Hersteller groß sind, zeigt die Anzahl der zahlreich zurückgezogenen oder abgewiesenen Herstelleranträge. Als einen Grund dafür nannte das BfArM im Mai die Studienqualität, „die häufig nicht den Anforderungen für eine systematische Überprüfung entspricht.“
Es wird empfohlen, das frühzeitige Aufsetzen von aussagekräftigen Studien zum Nachweis des Versorgungseffekts einer digitalen Anwendung zu planen, denn das entscheidet letztlich über Aufnahme einer DiGA in das DiGA-Verzeichnis.
Was steckt steckt in der DiGA als ergänzende Gesundheitsversorgung?
Nur ein „digitaler Helfer” oder verändert die DiGA die Gesundheitsversorgung hin zur mehr aktiver Beteiligung von Patientinnen und Patienten? Aktuell zeichnet sich ein positiver Nutzen besonders in der psychotherapeutischen Versorgungspraxis ab. Bei der Berichterstattung über die Versorgungssituation und Zugänge zur Psychotherapie verweisen Therapeuten und Therapeutinnen auf den positiven Effekt von DiGA. Gerade in Hinblick auf lange Wartezeiten und in der aktiven Begleitung parallel zur Therapiesitzung wird die Versorgung durch digitale Gesundheitsanwendungen von Psychotherapeuten befürwortet.
Das bestätigt sich auch durch eine Krankenkassenumfrage zum Thema ein Jahr digitale Gesundheitsanwendungen in der GKV. Die Umfrage zeigt, dass derzeit 62 % der Befragten neugierig auf digitale Gesundheitsanwendungen sind, 58 % der befragten Ärztinnen und Psychotherapeuten digitale Gesundheitsanwendungen empfehlen und 43 % der Befragten sich auf Probleme mit konventionellen Therapieangeboten beziehen. Bei letzterem geht es im Detail um unzufriedene Therapieerfolge, Schwierigkeiten bei der Therapieumsetzung sowie eine aktivere Überbrückung von Wartezeiten. Darüber hinaus gelingt es mehr als der Hälfte der Befragten, ihre Krankheit mit Hilfe einer Gesundheits-App besser in den Griff zu bekommen und Beschwerden zu reduzieren sowie ihre Krankheit besser zu verstehen. Insgesamt sind es 67 % der Befragten, die sie sich durch die App besser motivieren können, ihre Therapieübungen zu absolvieren, und 83 % heben die flexible Therapiezeit hervor. Die „digitalen Helfer“ werden dabei mehrmals in der Woche oder sogar täglich genutzt und Therapieempfehlung wird mit Hilfe der App auf Rezept vollständig umgesetzt. Indizien, die für mehr Gesundheitskompetenz, aktive Mitgestaltung und Unabhängigkeit von der Versorgungssituation vor Ort sprechen – dank DiGA.
Der positive Zusatzgewinn durch DiGA in der Gesundheitsversorgung ist bereits durch die Praxis bestätigt. Doch wie sieht es mit weiteren Ansatzpunkten aus – insbesondere bei der Versorgung der großen Volkskrankheiten wie Bluthochdruck, Rückenschmerzen und Stoffwechselstörungen, wie Diabetes und Adipositas? Anhand einer derzeit am meist genutzten App Vivira (Vivira wird zur Behandlung von akuten und chronischen Rücken-, Knie- oder Hüftschmerzen verwendet) zeigt sich der Bedarf zur Versorgung der großen Volkskrankheiten und der Impuls, DiGA in diesen Bereichen der Versorgung weiter auszubauen. Weitergedacht ist ebenfalls das Feld der Prävention (primär/sekundär/tertiär) nicht außer Acht zu lassen. Gerade in diesem Bereich sind weitere Potenziale für eine bessere Versorgung hinterlegt und eine Ausweitung vom Gesetzgeber zu empfehlen.
Im Durchschnitt kostet die 90-tägige Anwendung von DiGA 420,50 €.
Wie werden DiGA zu einem Erfolgsmodell?
Insbesondere vor dem Hintergrund, dass konventionelle Behandlungen oft nicht ausreichend und DiGA auf dem ersten Blick keine Schnäppchen sind, ist Transparenz durch adäquate Berichterstattung von besonderer Bedeutung. Hierbei ist der Versorgungsprozess der Versicherten zu begleiten und die Therapie mit Digitalen Anwendungen im Vergleich zur bisherigen Behandlungsoptionen zu evaluieren, um zu sehen, welchen Zusatznutzen DiGA in der Gesundheitsversorgung wirklich erbringen.
Wie wurde jedoch der Zusatznutzen bei den bisherigen DiGA monetär honoriert? Die Preisspannen sind sehr breit. Gerade bei mehreren DiGA mit ähnlich gelagerten Inhalten oder Indikationsschwerpunkten ist deutlich, dass sich ein fairer Preis auch in diesem neuen Markt der digitalen Therapien an den Kosten der Versorgungsrealität orientieren muss. Eine digitale Therapie soll nicht mehr, aber auch nicht weniger kosten dürfen, wenn sie so wirksam und sicher ist, wie andere Interventionen. Damit einhergehend ist eine Nutzenbe- wertung bei der Preisbildung hinzuzuziehen. Der bisher auf dem Prüfstand stehende Evaluationsprozess von digitalen Gesundheitsanwendungen wirkt sich damit auch auf den Prozess der Preisfindung aus. Bei den unterschiedlichen Preisen der bisher gelisteten DiGA wird deutlich, dass ergebnisorientierte Vergütungsstrukturen mehr in den Fokus zu rücken sind, z. B. sollte unabhängig von dem positiven Versorgungseffekt auch die tatsächliche Nutzung in die Beurteilung des Preises einfließen. Motiviert die DiGA zur Teilnahme, ruft der Patient diese regelmäßig auf und nimmt er die Therapie in Anspruch? Ein strukturierter und systematischer Patienten-Feedbackprozess kann dabei unterstützen. Ob die Patientinnen und Patienten bei der Nutzung der DiGA eine Verbesserung ihres Gesundheitszustands erleben, sollte auch in Rücksprache mit dem behandelnden Arzt beurteilt werden. Eine regelmäßige Rückkoppelung zu dem (Gesundheits-) Effekt bei der Nutzung einer DiGA mit den behandelnden Ärzten und Ärztinnen ist entscheidend. DiGA, als eine ergänzende Leistung zu der bestehenden Behandlung, ist in den bestehenden Versorgungsprozess zu integrieren um eine Doppel- und/oder Fehlversorgung zu vermeiden. Daher nimmt der Arzt nicht nur als der Verordnende eine wichtige Rolle ein, sondern auch bei der Begleitung der DiGA und ihrer Integration in die bestehende Therapie. Die Einbindung in die bestehenden Versorgungsprozesse wird ein Treiber der digitalen Innovation sein.
Als Ergänzung zur bestehenden Therapie und somit nicht als Ersatz der ärztlichen Behandlung, kann eine DiGA nicht das persönliche Vertrauensverhältnis erschüttern. Die DiGA hat – anders als zu Beginn vermutet – keine Auswirkungen auf das Arzt-Patienten-Verhältnis, dessen Grundlage auf Vertrauen basiert. Daher kann die bisherige Zurückhaltung zur Verordnung der DiGA durch die Ärzteschaft nicht ausschließlich damit zusammenhängen. Mitunter ist dies, insbesondere bei den vorläufigen DiGA, mit einer nicht abschließend nachgewiesenen Evidenz zu begründen. Diese Berufsgruppe legt den Fokus auf wissenschaftliche Erkenntnisse. Bei vielen Krankheitsbildern bestehen Leitlinien des Gemeinsamen Bundesausschusses, die bei der Diagnose und der entsprechenden Behandlung zu Rate gezogen werden. Jüngst wurde eine Leitlinie zur Behandlung bei Adipositas veröf- fentlicht. Ein Ansatz wäre es, die bestehenden DiGA zur Behandlung von Adipositas leitlinienbasiert als ein Bestandteil der Behandlung zu integrieren. Empfehlungen, wann und wie der Einsatz einer DiGA sinnvoll wäre und diese in den bestehenden Behandlungspfad integriert werden kann, wäre ein Schritt zu mehr Akzeptanz.
Doch ein wesentlicher Schritt zur Akzeptanz bei allen Beteiligten wird durch einen entscheidenden Faktor erreicht: Indem ein Mehrwert erlebt wird, wie z. B. eine schnelle Genesung, Überbrückung der Wartezeiten auf eine konventionelle Methode, etc. Dabei kann die Vernetzung der Leistungserbringenden, um eine bessere Zusammenarbeit unter ihnen zu ermöglichen, ausschlaggebend sein. Für eine bessere sektorale Zusammenarbeit kommt es auf die Schaffung von Schnittstellen (Interoperabilität) an. DiGA-Herstellende müssen ab dem 1. April 2023 den Datenexport in die elektronische Patientenakte (ePA) ermöglichen. Versicherte entscheiden, in welcher Frequenz beziehungsweise zu welchem Anlass sie einer Datenübermittlung aus einer DiGA in die ePA zustimmen. Für eine bessere ärztliche Versorgung kommt es jedoch auf eine regelmäßige Datenübertragung an. So wäre es zielführender, wenn Patientinnen und Patienten die Option erhalten, einer automatischen Übermittlung zuzustimmen. Folglich könnten erreichte Ziele oder Therapieabbrüche bei Digitalen Gesundheitsanwendungen besser begleitet werden.
Der Rückblick auf ein Jahr DiGA zeigt, dass es geschafft wurde, eine digitale Innovation durch unterstützende Verfahren schnell in die Versorgung zu integrieren. DiGA werden dann in der Breite Akzeptanz finden, wenn gemeinsam mit den Behandelnden eine Zusammenarbeit erfolgt und die DiGA als ein Teil der geplanten Gesundheitsversorgung verstanden wird. Ein regelmäßiges Monitoring der Verbesserung der Gesundheitsversorgung ist dabei wesentlich, um die individuelle Versorgung von Patientinnen und Patienten und deren aktive Mitgestaltung weiterhin zu stärken.

Kontakt
Sara Klinkebiel
Referentin Politik
Pflege, Prävention, Heil- und Hilfsmittel, Europa, UPD, Nachhaltigkeit und Klima
- +49 30 2700 406 - 305
- Nachricht schreiben
Sara Klinkebiel arbeitet seit November 2020 als Politikreferentin beim BKK Dachverband und ist für politische Fragestellungen zu den Themengebieten Digitalisierung, Prävention, Heil- und Hilfsmittel, Pflege und Europa zuständig. Sara Klinkebiel ist ausgebildete Physiotherapeutin und studierte Public Health in Bremen und Governance and Leadership in European Public Health in Maastricht. Akademische Erfahrungen sammelte Sie in Finnland, England und den Niederlanden sowie in Zusammenarbeit mit dem Institut für Arbeit und Wirtschaft in Bremen und dem Niedersächsischen Sozialministerium.

Kontakt
Selvi Yildiz
Referentin Digitalisierung/ Versorgung
- +49 30 2700 406 - 414
- Nachricht schreiben
- Visitenkarte herunterladen
Selvi Yildiz ist spezialisiert auf die Digitale Transformation in der Versorgung der Versicherten. Sie befasst sich u. a. mit Digitalen Gesundheitsanwendungen, erarbeitet mit den Betriebskrankenkassen Positionen zur Weiterentwicklung dieses Themenspektrums und vertritt diese auf Bundesebene. Vor ihrer jetzigen Tätigkeit verantwortete die gelernte Sozialversicherungsfachangestellte und Gesundheitsökonomin den Bereich Mitgliedschafts- und Beitragsrecht sowie das Leistungs- und Beziehungsrecht beim BKK Dachverband und war als Grundsatzreferentin und fachliche Führungskraft bei einer Betriebskrankenkasse tätig.